『がん(悪性腫瘍)の疑問』
閲覧数:1867
公開日:2021-12-07
更新日:2026-05-18
この記事を執筆した保険プランナー
小川健一





5.0
(12件)
オンライン相談
来店相談
訪問相談
訪問相談
来店相談
オンライン相談
経歴:
15年 年間相談件数: 250件
所属:
株式会社ワールドフィナンシャル 東京第一支社
取扱い:
生命保険23社 損害保険10社
保有資格:
TLC (生保協会認定FP), 生命保険募集人, 損害保険募集人
お会いした際に皆様にお聞きする「がん」への素朴な疑問、知っているようで良く分からない事etc.
「そもそも皆様はがん自体を見聞きされていても、何を知っていて何を知りたいのだろうか?」
と疑問に思いました。
そこで、がんの素朴な疑問についてまとめてみましたのでお読み頂ければ幸いです。
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
ちなみに腫瘍とは、体の中にできた細胞のかたまり、一種のできものの事です。
正常な細胞と違い、何らかの原因でできた異常な細胞が、体の中に作る細胞のかたまりが腫瘍です。そのうち、体に対して悪影響を及ぼすものを悪性腫瘍、つまり『がん』と言います。
どちらも細胞で出来ているので自然と増殖していきます。
良性腫瘍は発生した場所のみで比較的緩やかに増殖していくのに対し、悪性腫瘍(がん細胞)は一般の細胞より増殖するスピードが速く急速に増殖が進みます。
また良性腫瘍と異なり、無秩序に増殖しながら周囲にしみ出るようにまわりの組織を巻き込んで広がったり(浸潤)、リンパ液や血液にのって発生場所とは別の所にあちこちに飛び火して新しいかたまりを作ったり(転移)することもしばしばある点が大きな違いです。
基本的に良性腫瘍はある程度時間が経つと成長が止まりますが、悪性腫瘍の細胞の増殖は無制限
です。悪性腫瘍(がん)は急激に増え、体に取り込んだ栄養の多くは悪性の腫瘍細胞によって使われる事もあり正常な細胞に栄養や酸素が供給されず、患者の体はだんだん消耗していきます。
つまり腫瘍でも良性のもの(良性腫瘍)はがんではない(悪性腫瘍ではない)のでがん保険の給付とはなりません。
では悪性腫瘍なのにがん保険の給付適用外となる場合は、どういう事なのでしょうか。
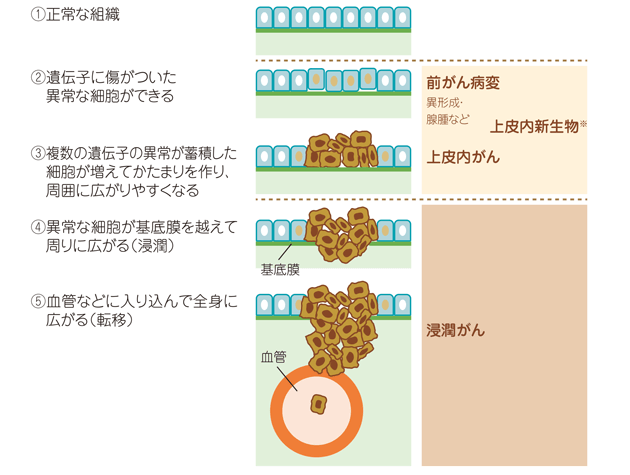
① 上皮内新生物(上皮内がん)という病名で知られる初期のがん(子宮頸部や胃、皮膚などにできるもの)で、加入していたがん保険では上皮内がんは保障対象外だった。
② 責任開始日が設定されている保険(がん保険やがん特約での90日経過設定など)で、加入後経過期間未経過時点での診断確定だった。
③ 保険加入時に要告知だったにも関わらず告知漏れが見つかった場合(例:過去の病歴や服用中の薬、現在の健康状態)。
④ 診断一時金などの給付条件外(例:2回目以降の給付で治療目的での入院がない、前回の給付から2年以上経過していない)だった。
⑤ 治療給付金等の給付条件として公的医療によるものが対象だったのに自由診療だった。
最近は継続治療時において2年毎から1年毎での給付、また要入院治療ではなく通院治療でも給付、自由診療でも給付となる等、また上皮内がんでも同額給付の保険と変わってきています。
腫瘍(がん細胞)が上皮(粘膜層)内にとどまっており、基底膜(上皮細胞層と間質細胞層などの間に存在する薄い膜のようなもの)以降の組織に浸潤していない状態のがんのことをいいます。
上皮内がんは、治療を行えば転移や再発の可能性はほとんどないと言われています。
通常、細胞の遺伝子が傷つくと体自身の機能で修復したり排除したり等をしてくれます。
しかし、傷ついたまま(遺伝子プロブラムに発生するエラーの状態のまま、遺伝子の突然変異)の状態で放置され分裂を繰り返すことががん細胞が出来る原因といわれています。
1個のがん細胞は30回の分裂で約1cmの塊に、40回の分裂で約10cmの塊、1㎏の大きさに成長すると言われますが、1個のがん細胞から分裂がはじまって30回目あたりでまでの増殖過程は最新の画像診断機器を使っても人間の目はまだ異常としてとらえることはできません。
がん細胞は細胞分裂を繰り返しながら大きくなっていきますが、癌細胞が2倍の体積になるまでにかかる時間は数日から数年かかるとされています。
一般的ながんは、年令や部位にもよりますが、がん細胞ができてから一般的な検査で発見出来る大きさになるまで約10年前後かかるといわれています。
例えば、乳がんの場合、従来の検査で見つかる大きさの約1センチに育つまでには、がん細胞が生まれてから8年程度かかるといわれています。
注)スキルス性がんなど、進行性のがんは更に早く進行します。
がん細胞が出来る原因(がんになる原因)ですが、胃がんや子宮頸がんなどのようにウィルスや細菌によるものなどと分かっているものは少なく、大半は原因不明です。
ただ、食生活や飲酒、喫煙、など生活環境によるものではないかと考えられています。
毎年のように新しい治療方法(抗がん剤などの治療薬)が出てくるのは未だに原因特定できていない事にも起因しているとも言えます。
放射線をあてての検査ですが、造影剤を使わない場合では、肺・乳房・骨、食道・胃・大腸などの消化管のがん、尿管・膀胱などの尿路系のがんの発見につながります。
検査にかかる時間は短く、撮影した部位は画像で比較的すぐに確認することができる点が良いのですが、特定の部位(周辺)の撮影であり、2次元画像からの検査ですのである程度進行した大きさでないと発見できない点があります。
前述①と同様にX線を使って行いますが、体の断面を画像にします。
検査にかかる時間は5~15分と比較的短く、肺がん、腹部腫瘍(肝がん、膵がんなど)などの検査に向いています。
検査にかかる時間は20分~1時間と比較的長めで、脳腫瘍、多くの骨腫瘍病変、前立腺がん、卵巣腫瘍、眼科領域の腫瘍 などの検査に向いています。
一度にほぼ全身の撮影ができるという特徴があります。また、がんの大きさや広がりを調べるCT検査やMRI検査などの検査と異なり、ブドウ糖を消費して活発に活動しているがん細胞の状態を調べることができます。CT検査やMRI検査と組み合わせて行うこともあります。
検査にかかる時間は撮影自体は30分程度ですが、検査当日6時間前からの飲食物制限、FDGを注射して1時間前後、ベッドなどで安静にしてFDGが取り込まれるのを待つなど半日はかかる形になります。さまざまな部位のがんや、血液がんの悪性リンパ腫で検査を行いますが、一方で脳や心臓、胃や腸などの消化管、肝臓、咽頭の粘膜、膀胱や腎盂・尿管などの泌尿器や炎症を起こしている組織、ブドウ糖が集まりやすい部位)では診断が難しいことがあります。
体の表面に超音波の出る器械をあて、体内の臓器からはね返ってくる超音波を画像として映し出します。
痛みや放射線による被ばくの心配がなく、体への負担が少ないのが特徴で、腹部にある臓器や甲状腺や乳腺などさまざまな臓器にできたがんで検査することがあります。一方で、空気や骨、厚い脂肪などは超音波が通りにくいことから、骨などに囲まれた部位や肺、脳にできたがんの多くは検査することができません。
がんの有無やがんがある場所は、腫瘍マーカーの値だけでは確定できないため、画像検査など、その他の検査の結果も合わせて、医師が総合的に判断します。
体への負担はほとんどありませんが、肝障害、腎障害、飲酒や喫煙などの生活習慣、いつも飲んでいる薬、がん以外にかかっている病気などの影響により、がんの有無とは無関係に高い値になることもあります。反対に、がんがあっても値が高くならないこともあります。
腫瘍マーカーだけでがんの診断は確定できないため、多くの腫瘍マーカーは、参考になる検査の1つとして、他の診察や画像検査の結果などと合わせて使われます。
全てのがんで見つかっているわけではありませんが年々精度は高くなってきています。
会社等で受診するような一般的な健康診断は一般に必ずしもがんを目的としたものではなく、健康診断で問題ないという結果が出ているとしても、がんの心配がない訳ではありません。
参)厚生労働省が受診を推奨するがん検診は「胃がん・肺がん・大腸がん・乳がん・子宮頚がん」の代表的な5つのがんに対してのものです。
がんの有無をより確実に見るためには、子宮がん検診や乳がん検診、胃カメラや注腸造影検査、またはPET検査(1日がかりで費用も約10万円前後と高額)を別途で受診したり、
近年登場してきている腫瘍マーカー検査の一種である唾液での検査(サリバチェッカー)や尿での検査(エヌノーズ)も注目され、「時間的・費用的な手軽さ」と「精度の高さ」から生命保険会社や医療機関でも勧めています。
一般的ながん検診(肺がん・胃がん・乳がん等への検診)だけではなく、これらの腫瘍マーカーでの検査方法での結果、がんの疑いが高い場合に時間と費用を掛けて改めて精密検査を受ける事で、早期発見・治療に繋げることは良い方法ではないでしょうか。
「そもそも皆様はがん自体を見聞きされていても、何を知っていて何を知りたいのだろうか?」
と疑問に思いました。
そこで、がんの素朴な疑問についてまとめてみましたのでお読み頂ければ幸いです。
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
そもそも「がん」って何?
がんのことを「悪性腫瘍」ということもあります。ちなみに腫瘍とは、体の中にできた細胞のかたまり、一種のできものの事です。
正常な細胞と違い、何らかの原因でできた異常な細胞が、体の中に作る細胞のかたまりが腫瘍です。そのうち、体に対して悪影響を及ぼすものを悪性腫瘍、つまり『がん』と言います。
悪性腫瘍(がん)と良性腫瘍の違いって?
腫瘍は良性と悪性(がん)があります。どちらも細胞で出来ているので自然と増殖していきます。
良性腫瘍は発生した場所のみで比較的緩やかに増殖していくのに対し、悪性腫瘍(がん細胞)は一般の細胞より増殖するスピードが速く急速に増殖が進みます。
また良性腫瘍と異なり、無秩序に増殖しながら周囲にしみ出るようにまわりの組織を巻き込んで広がったり(浸潤)、リンパ液や血液にのって発生場所とは別の所にあちこちに飛び火して新しいかたまりを作ったり(転移)することもしばしばある点が大きな違いです。
基本的に良性腫瘍はある程度時間が経つと成長が止まりますが、悪性腫瘍の細胞の増殖は無制限
です。悪性腫瘍(がん)は急激に増え、体に取り込んだ栄養の多くは悪性の腫瘍細胞によって使われる事もあり正常な細胞に栄養や酸素が供給されず、患者の体はだんだん消耗していきます。
がん保険の保険金給付にならないがんがあるって聞いたけど?
がん保険は悪性腫瘍に対する保険です。つまり腫瘍でも良性のもの(良性腫瘍)はがんではない(悪性腫瘍ではない)のでがん保険の給付とはなりません。
では悪性腫瘍なのにがん保険の給付適用外となる場合は、どういう事なのでしょうか。
① 上皮内新生物(上皮内がん)という病名で知られる初期のがん(子宮頸部や胃、皮膚などにできるもの)で、加入していたがん保険では上皮内がんは保障対象外だった。
② 責任開始日が設定されている保険(がん保険やがん特約での90日経過設定など)で、加入後経過期間未経過時点での診断確定だった。
③ 保険加入時に要告知だったにも関わらず告知漏れが見つかった場合(例:過去の病歴や服用中の薬、現在の健康状態)。
④ 診断一時金などの給付条件外(例:2回目以降の給付で治療目的での入院がない、前回の給付から2年以上経過していない)だった。
⑤ 治療給付金等の給付条件として公的医療によるものが対象だったのに自由診療だった。
最近は継続治療時において2年毎から1年毎での給付、また要入院治療ではなく通院治療でも給付、自由診療でも給付となる等、また上皮内がんでも同額給付の保険と変わってきています。
上皮内がんって?
腫瘍(がん細胞)が上皮(粘膜層)内にとどまっており、基底膜(上皮細胞層と間質細胞層などの間に存在する薄い膜のようなもの)以降の組織に浸潤していない状態のがんのことをいいます。
上皮内がんは、治療を行えば転移や再発の可能性はほとんどないと言われています。

がんって何故できるの?がんの原因は?
細胞のがん化は、細胞内にあるDNAに書き込まれた遺伝子情報に傷がついて起こります。通常、細胞の遺伝子が傷つくと体自身の機能で修復したり排除したり等をしてくれます。
しかし、傷ついたまま(遺伝子プロブラムに発生するエラーの状態のまま、遺伝子の突然変異)の状態で放置され分裂を繰り返すことががん細胞が出来る原因といわれています。
1個のがん細胞は30回の分裂で約1cmの塊に、40回の分裂で約10cmの塊、1㎏の大きさに成長すると言われますが、1個のがん細胞から分裂がはじまって30回目あたりでまでの増殖過程は最新の画像診断機器を使っても人間の目はまだ異常としてとらえることはできません。
がん細胞は細胞分裂を繰り返しながら大きくなっていきますが、癌細胞が2倍の体積になるまでにかかる時間は数日から数年かかるとされています。
一般的ながんは、年令や部位にもよりますが、がん細胞ができてから一般的な検査で発見出来る大きさになるまで約10年前後かかるといわれています。
例えば、乳がんの場合、従来の検査で見つかる大きさの約1センチに育つまでには、がん細胞が生まれてから8年程度かかるといわれています。
注)スキルス性がんなど、進行性のがんは更に早く進行します。
がん細胞が出来る原因(がんになる原因)ですが、胃がんや子宮頸がんなどのようにウィルスや細菌によるものなどと分かっているものは少なく、大半は原因不明です。
ただ、食生活や飲酒、喫煙、など生活環境によるものではないかと考えられています。
毎年のように新しい治療方法(抗がん剤などの治療薬)が出てくるのは未だに原因特定できていない事にも起因しているとも言えます。
がん検査の方法って何があるの?
① X線検査
レントゲン検査ともいい、一般的な健康診断でもおなじみです。放射線をあてての検査ですが、造影剤を使わない場合では、肺・乳房・骨、食道・胃・大腸などの消化管のがん、尿管・膀胱などの尿路系のがんの発見につながります。
検査にかかる時間は短く、撮影した部位は画像で比較的すぐに確認することができる点が良いのですが、特定の部位(周辺)の撮影であり、2次元画像からの検査ですのである程度進行した大きさでないと発見できない点があります。
② CT検査
治療前にがんの有無や広がり、他の臓器への転移がないかを調べたり、治療の効果を判定したり、治療後の再発がないかを確認する等、さまざまな目的で行われる精密検査です。前述①と同様にX線を使って行いますが、体の断面を画像にします。
検査にかかる時間は5~15分と比較的短く、肺がん、腹部腫瘍(肝がん、膵がんなど)などの検査に向いています。
③ MRI検査
前述②CT検査と同じような機械ですが、X線ではなく強力な磁石と電波を使って、磁場を発生させて検査をする点です。検査にかかる時間は20分~1時間と比較的長めで、脳腫瘍、多くの骨腫瘍病変、前立腺がん、卵巣腫瘍、眼科領域の腫瘍 などの検査に向いています。
④ PET検査
静脈から放射性フッ素を付加したブドウ糖(FDG)を注射し、がん細胞に取り込まれたブドウ糖の分布を放射線を用いることで画像にして検査をする方法です。一度にほぼ全身の撮影ができるという特徴があります。また、がんの大きさや広がりを調べるCT検査やMRI検査などの検査と異なり、ブドウ糖を消費して活発に活動しているがん細胞の状態を調べることができます。CT検査やMRI検査と組み合わせて行うこともあります。
検査にかかる時間は撮影自体は30分程度ですが、検査当日6時間前からの飲食物制限、FDGを注射して1時間前後、ベッドなどで安静にしてFDGが取り込まれるのを待つなど半日はかかる形になります。さまざまな部位のがんや、血液がんの悪性リンパ腫で検査を行いますが、一方で脳や心臓、胃や腸などの消化管、肝臓、咽頭の粘膜、膀胱や腎盂・尿管などの泌尿器や炎症を起こしている組織、ブドウ糖が集まりやすい部位)では診断が難しいことがあります。
⑤ 超音波(エコー)検査
一般の健康診断でお馴染みの検査方法の一つです。体の表面に超音波の出る器械をあて、体内の臓器からはね返ってくる超音波を画像として映し出します。
痛みや放射線による被ばくの心配がなく、体への負担が少ないのが特徴で、腹部にある臓器や甲状腺や乳腺などさまざまな臓器にできたがんで検査することがあります。一方で、空気や骨、厚い脂肪などは超音波が通りにくいことから、骨などに囲まれた部位や肺、脳にできたがんの多くは検査することができません。
⑥ 腫瘍マーカー検査
検査方法としては新しい方法で、血液や尿などの体液の成分を専用の分析装置を使い、腫瘍マーカー(がんの種類によって特徴的に作られるタンパク質などの物質)の値を測定します。がんの有無やがんがある場所は、腫瘍マーカーの値だけでは確定できないため、画像検査など、その他の検査の結果も合わせて、医師が総合的に判断します。
体への負担はほとんどありませんが、肝障害、腎障害、飲酒や喫煙などの生活習慣、いつも飲んでいる薬、がん以外にかかっている病気などの影響により、がんの有無とは無関係に高い値になることもあります。反対に、がんがあっても値が高くならないこともあります。
腫瘍マーカーだけでがんの診断は確定できないため、多くの腫瘍マーカーは、参考になる検査の1つとして、他の診察や画像検査の結果などと合わせて使われます。
全てのがんで見つかっているわけではありませんが年々精度は高くなってきています。
会社等で受診するような一般的な健康診断は一般に必ずしもがんを目的としたものではなく、健康診断で問題ないという結果が出ているとしても、がんの心配がない訳ではありません。
参)厚生労働省が受診を推奨するがん検診は「胃がん・肺がん・大腸がん・乳がん・子宮頚がん」の代表的な5つのがんに対してのものです。
がんの有無をより確実に見るためには、子宮がん検診や乳がん検診、胃カメラや注腸造影検査、またはPET検査(1日がかりで費用も約10万円前後と高額)を別途で受診したり、
近年登場してきている腫瘍マーカー検査の一種である唾液での検査(サリバチェッカー)や尿での検査(エヌノーズ)も注目され、「時間的・費用的な手軽さ」と「精度の高さ」から生命保険会社や医療機関でも勧めています。
一般的ながん検診(肺がん・胃がん・乳がん等への検診)だけではなく、これらの腫瘍マーカーでの検査方法での結果、がんの疑いが高い場合に時間と費用を掛けて改めて精密検査を受ける事で、早期発見・治療に繋げることは良い方法ではないでしょうか。








現在、保険募集人業務と兼務して社内の各種業務に従事している関係上、全て「定休日」表記にしております。・・・